به گزارش خبرنگار بهداشت و درمان خبرگزاری سلامت، اول شهریور ماه همزمان با زادروز حکیم بوعلی سینا مشهور به شیخالرئیس در ایران به عنوان روز پزشک نامگذاری شده است. به پاس تجلیل از پزشکان که به خصوص در این برهه حساس و بحران کرونا خدماتشان بیش از پیش مورد توجه قرار گرفت، گفتوگویی داشتیم با ناصح یوسفی؛ پزشک متخصص طب فیزیکی که در این دوران هم در زمینه کمکرسانی به بیمارستانهای مناطق محروم تلاش کرده است. او در این مصاحبه از اینکه چطور پزشک شد، کاستیهای نظام سلامت، اینکه پزشکی شغل پردرآمدی هست یا خیر و تلخترین و شیرینترین لحظاتی که تجربه کرده است، گفت که در ادامه میخوانید.
از ۱۱ سالگی در خوابگاه بودم
مختصر معرفی از خودتان بفرمایید و چطور شد که پزشکی را انتخاب کردید؟
ناصح یوسفی؛ متخصص طب فیزیکی و توانبخشی و عضو هیات علمی دانشگاه علوم پزشکی ایران هستم. بهمن ۶۷ در دیواندره یکی از شهرهای استان کردستان به دنیا آمدم. شرایط تحصیلی در آن شهر مناسب نبود و فرد تحصیلکردهای در خانوادهام نبود. پدرم شغل ساختمانی و مادرم خانهدار بود. دوران ابتدایی را در شهر خودمان بودم و برای ادامه تحصیل به شهر سقز رفتم. از ۱۱ سالگی در خوابگاه بودم. دوران دبیرستان را هم در سنندج خواندم که از مدارس خاصی بود که امتحان ورودی داشتند. از همان دوران راهنمایی پزشکی را انتخاب کردم که به مردم خدمت کنم. با رتبه ۲۰۰ در دانشگاه علوم پزشکی ایران پذیرفته و راهی تهران شدم. تهران در کنار جذابیتهایش سختیهایی هم برای کسی که از یک شهر کوچک آمده بود، به همراه داشت. سال آخر پزشکی با همسرم که دانشجوی علوم پزشکی کردستان بود، ازدواج کردم. در دوران دانشجویی برای تامین مخارج در کنار یکی از پزشکان کار میکردم. کاری بود که ارتباط به پزشکی داشت و همچنین زمینه آشنایی من با دکتر عبدالله زندی؛ یکی از جراحان خوشنام را فرهم کرد. او حمایتهای معنوی بسیاری از من داشت و الگوی زندگیام بود. قانونی هست که فارغالتحصیلان پزشکی عمومی که معدل الف هستند میتوانند بدون گذراندن طرح امتحان تخصص بدهند. من از این قانون استفاده کردم و با علاقهای که به حوزه عضلانی و اسکلتی داشتم وارد تخصص طب فیزیکی در دانشگاه علوم پزشکی ایران شدم. پس از سه سال در امتحان بورد تخصصی رتبه سه کشور را کسب کردم. پس از آن به عنوان هیات علمی جذب شدم که هنوز هم در بیمارستانهای فیروزگر و حضرت رسول فعالیت میکنم و درکنار درمان بیماران مشغول آموزش پزشکان جوان هم هستم.
دوران کرونا مدرسه انسانسازی است
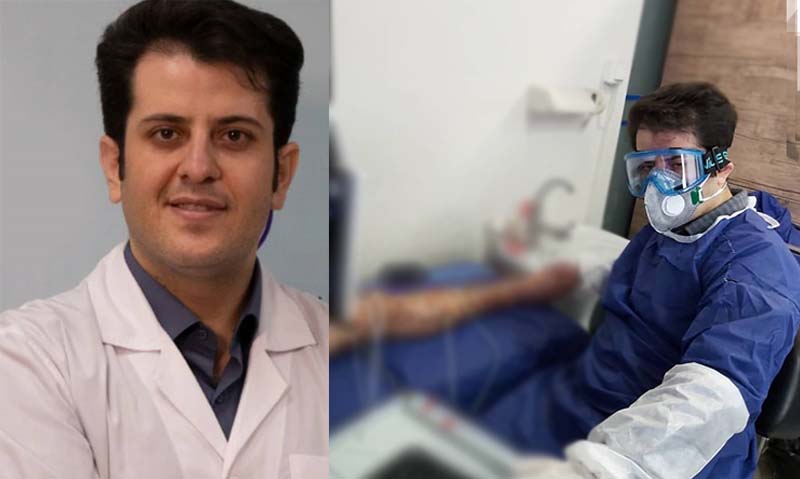
گویا در دوران کرونا مشغول فعالیتهای خیرخواهانهای هم بودید و به مراکز محروم کمک میکردید، در این خصوص توضیح بدهید.
اواخر بهمن با غافلگیری که با شیوع کرونا به وجود آمد، تجهیزات کافی برای پرسنل بیمارستانها وجود نداشت و هر لحظه به تعداد بیماران افزوده میشد. اعضای هیات علمی بیمارستان «حضرت رسول» من را به نمایندگی انتخاب کردند که با کمکهای خود پزشکان، تجهیزات حفاظتی تهیه کنم. به این جهت که زمان اهمیت داشت و نمیخواستیم منتظر بروکراسیهای اداری و رسیدن کمکهای دولتی بمانیم. با خیریهها و چندنفر از پزشکان ساکن کانادا آشنا شدم که گروهی تشکیل شد و با کل کشور در ارتباط بودند. استانهای ضعیفتری که امکانات در آنجا کمتر بود شناسایی شدند. همچنین مهنس گلمحمدی و بختیاری هم افرادی بودند که کمکهای بسیاری برای تامین تجهیزات کردند و شاید خودشان تمایلی به آوردن نامشان نداشته باشند. از طریق همین دوستان با خیریه «مهر گیتی» به سرپرستی زهرا گیتینژاد آشنا شدم که مدارس بسیاری را در استان سیستان و بلوچستان ساخته بودند. در کنار اینها جسته و گریخته کمکهایی هم به من میرسید که در اختیار بیمارستانها بگذارم و کم کم توجه من به سیستان و بلوچستان و کردستان جلب شد که وضعیت خوبی از لحاظ تجهیزات نداشتند. در این خیریه کمپینی برای جمعآوری کمکهای مردمی ایجاد شد و کمکها را به طرق مختلف ارسال میکردیم تا حداقل گوشهای از کاستیها جبران شوند. در کنار تجهیزات حفاظت فردی، وسایل کمک تنفسی مانند بایپپ و ونتیلاتور و کمکهای معیشتی برای پرسنل خدماتی تهیه شد. دوران کرونا دوران عجیبی است. میتوان گفت مدرسه انسانسازی است و خیلیها عیار واقعی خود را در این دوره نشان دادند.
عدم شکلگیری نظام درست ارجاع؛ مهمترین مشکل نظام سلامت
اگر بخواهید به مهمترین مشکل و کاستی که در نظام سلامت ما وجود دارد، اشاره کنید، چه میگویید؟
مهمترین مشکل نظام سلامت در کنار مشکل کمبود منابع که در همه ابعاد زندگی ما ایرانیها وجود دارد، عدم شکلگیری نظام درست ارجاع است. در جایی مثل کانادا، آمریکا و کشورهایی که مدعی پیشرفت در حوزه سلامت هستند، افراد نمیتوانند به صورت مستقیم به پزشک متخصص مراجعه کنند و باید از طریق پزشک عمومی این ارجاع انجام شود. در واقع اگر پزشک عمومی قادر به درمان نبود، بیمار به متخصص و در مرحله بعد به فوقتخصص ارجاع داده میشود. این باعث میشود تا هزینههایی که به سیستم درمان و بیمه وارد میشود، کاهش پیدا کند. متاسفانه نظام ارجاع ما به این شکل نیست. ممکن است بیمار با کمردرد ساده سریع به متخصص مراجعه کند. علیرغم اینکه گفته میشود دسترسی به متخصص دشوار است اما در مقایسه با کانادا و آمریکا که فرد باید شش ماه منتظر بماند تا به متخصص مراجعه کند، در ایران مراجعه مستقیم است. افراد باور ندارند که اول باید به پزشک عمومی مراجعه کنند، چه بسا بسیاری از مشکلات در مرحله پزشک عمومی و پزشک خانواده قابل درماناند. با توجه به فرهنگی که جا افتاده و افراد ترجیح میدهند حتی با پرداخت هزینه بیشتر به متخصص مراجعه کنند، فکر میکنم ما راه زیادی را تا رسیدن به سیستم ارجاع درست داریم. فکر میکنم این موضوع و مشکلاتی که طرح تحول سلامت ایجاد کرده، بزرگترین مشکلات هستند. طرح تحولی که میتوانست با اجرای درست بسیاری از مشکلات را حل کند اما با وجود هزینههای بسیاری که برای آن اعمال شد، میشود گفت طرح تقریبا شکستخوردهای است.
اگر کسی به تصور درآمد بالا میخواهد پزشک شود، اشتباه بزرگی میکند
آیا پزشکی شغل پردرآمدی است؟
در مورد درآمد باید از چند بعد به این موضوع نگاه کنیم. شاید بتوان گفت برای درصدی از پزشکان باسابقه که در شهرهای بزرگ هستند، شغل پر درآمدی است. اما برای پزشک جوانی که تازه فارغالتحصیل شده و برای گذراندن طرح به مناطق محروم میرود بیشترین حقوق دریافتی هفت تا ده میلیون تومن برای ۲۰۰ ساعت کار در ماه است که این مجموع دریافتی در مناطق محروم و هزینه جابه جایی با خود فرد است. پس از آن وارد تخصص میشوند که پزشکی که بین ۲۸ تا ۳۶ سال سن دارد ماهیانه یک میلیون و ۵۰۰ هزار تومان حقوق میگیرد و هیچ حمایت بیمهای از پزشکان رزیدنت تخصص نمیشود. علیرغم اینکه کاملا در برابر کاری که میکنند مسئولیت دارند و حتی طرح شکایت هم از آنها میشود. بنابراین این افراد نه از سوی وزارت بهداشت شاغل قلمداد میشوند چون نامشان دانشجو است و نه مصونیت قانونی دارند. یکی از مشکلات همین است که پزشکی که باید چهار سال در بیمارستان با تعداد بالای شیفت باشد که در برخی رشتههای جراحی عمومی و ارتوپدی حتی ۲۴ روز در ماه هم کشیک هستند، به خانواده وابسته است. پس از آن وارد طرح اجباری میشوند که اجازه مطب زدن ندارند و باید تمام وقت در اختیار بیمارستانها باشند. حقوق درنظر گرفته شده در این مرحله در مناطق دورافتاده و محروم حدود سه میلیون تومان به صورت ثابت است یعنی جزو پایبنترین حقوقهایی که به هرکسی ممکن است پرداخت شود. مابقی کارکرد هم به صورت دریافت کارانه است. اما مشکل بزرگی که در مورد کارانه وجود دارد، مالیات پلکانی است. درواقع بیشتر ۸۰ درصد از درآمدی که پزشک از محل کارانه ممکن است داشته باشد، به خود بیمارستان، سیستم وزارت بهداشت و مالیات تعلق میگیرد. علیرغم همه شاعبههایی که در مورد فرارهای مالیاتی هست، من فکر میکنم پزشکان جزو اقشاری هستند که بیشترین میزان مالیات را پرداخت میکنند. تا اینجا ما فرد ۴۰ سالهای را داریم که سه میلیون حقوق ثابت میگیرد و در بسیاری از مناطق پرداخت کارانهها با تاخیر است. مثلا استان بوشهر کارانه اردیبهشت ۹۸ را به تازگی دریافت کردند که با این شرایط تورم انگیزه پزشکان جوان کم شده است. بعد دوره طرح پزشکی که چهار دهه از عمرش گذشته تازه وارد بازارکار میشود و احتمالا تشکیل خانواده داده و با این شرایط اقتصادی عقب افتاده است. این را به صراحت میگویم که اگر کسی به تصور منبع درآمد بالا میخواهد وارد پزشکی شود، اشتباه بزرگی مرتکب شده است. چون پزشکی پروسه طولانی است و باید چهار دهه از عمر را سپری کرد تا به شرایط متعادل رسید.
نگاه مردم و اجتماع به این شغل از گذشته تا امروز چه تفاوتی داشته؟
در گذشته نگاه به پزشک به عنوان حکیم بود که بار معنوی داشت اما اخیرا این نگاه معنوی کاهش پیدا کرده است. چیزی که من دیدم این است که نسل جوان پزشکی در ایران بسیار باسوادتری هستند. اما مشکل فعلی افزایش بیرویه ظرفیتها از سوی وزارت بهداشت است که در مقابل امکانات آموزشی به این میزان فراهم نیست. این خود باعث افت آموزشی به خصوص در دانشگاههای آزاد شده است. افت آموزش هم پزشکی به جامعه تحویل میدهد که بار علمی مناسبی ندارد. کم کم ورود پزشکانی با سوادعلمی کم در حال اتفاق افتادن است. جبران کمبود پزشک با افزایش بیرویه و غیراصولی ظرفیت دانشگاهها کار اشتباهی است که در سالهای آینده میتواند عامل مشکلات بسیاری در نظام سلامت باشد. از طرفی سهمیههای بسیاری در ورودی دانشگاهها اعمال میشود که خود باعث ورود افرادی بدون شایستگی علمی به رشته حساسی چون پزشکی میشود.
چه خواستهای از مسئولین دارید؟
مهمترین خواسته توجه به دوران رزیدنتی است که این دوران از سوابق کاری افراد محسوب شده و شامل بیمه شود. همچنین پرداختیها به این پزشکان یک تا دو میلیون است و با این وضع اقتصادی پزشکان قادر به گذران زندگی نیستند. پزشکان در این شرایط مجبورند علاوه بر کشیک روزانه تا غروب، شب هم در درمانگاهها کار کنند. از طرفی موضوع دریافتیهای پزشکان طرحی مطرح است که معوقات بسیار و مالیات پلکانی دارند.
شیرینترین چیزی که از برای یک پزشک میماند، لبخند رضایت بیمار است
شیرینترین و تلخترین خاطرهای که از دوران کاری خود به خاطر دارید چی بوده؟
تلخترین خاطره من مربوط به چند ماه پیش و یکی از بیماران من که دختر ۳۴ سالای مبتلا به سرطان سینه بود. او علیرغم اینکه بسیار به زندگی امید داشت و در روند توانبخشی قرار گرفته بود، از دنیا رفت. این موضوع من را ناراحت کرد چون این بیمار چندین سال تحت درمان من بود اما بهطرز ناگهانی فوت کرد. بهترین خاطرهای که دارم مربوط به بیمار ۱۲ سالهای به نام امیرحسین میشود که دچار ناتوانی حرکتی بود و خداراشکر با اقدامات توانبخشی توانست حرکت کند. در کل شیرینترین چیزی که از برای یک پزشک میماند، لبخند رضایت بیمار پس از بهبودی است و این لذت با هیچ چیز دیگری قابل مقایسه نیست.
گفتوگو: پرستو خلعتبری




نظر شما