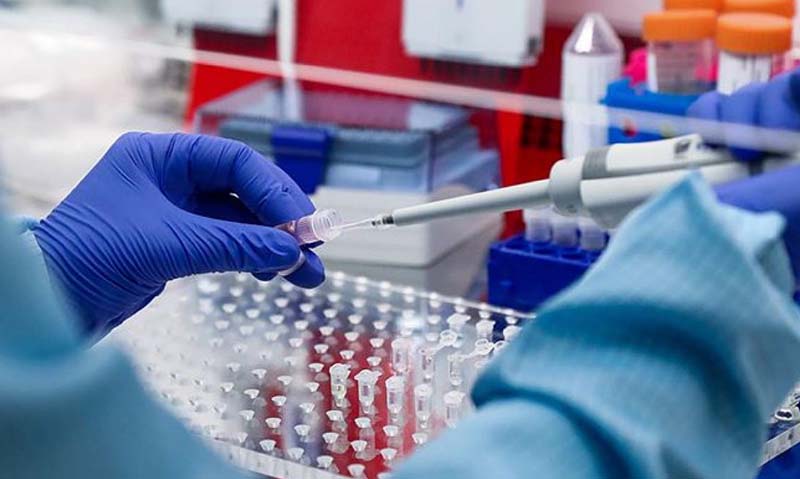
به گزارش خبرنگار بهداشت و درمان خبرگزاری سلامت، به ابتلای تعداد زیادی از جمعیت به یک بیماری در مدت زمان کوتاه اپیدمی میگویند. همیشه در این مواقع کسانی که مسئولیت رسیدگی به بیماران را برعهده دارند، بیش از سایر مردم در خطر ابتلا قرار دارند. با شروع اپیدمی ویروس کرونا در کشورمان توجهها به سمت پزشکان و پرستارانی جلب شد که مشغول خدمترسانی به بیماران کرونایی هستند. از فداکاریهای این عزیزان نوشتند و محتوا تولید کردند. پویش سپاس از مدافعان سلامت راه افتاد اما فقط پزشکان و پرستاران نیستند که در این شرایط سخت با از جان گذشتگی فعالیت میکنند. بهیاران و نیروهای خدماتی بیمارستان و حتی کارشناسان بهداشت محیط که مسئولیت نظارت بر دفن پیکر جانباختگان را برعهده دارند و هیچگاه نامی از آنها به میان نمیآید هم در اپیدمی کرونا شهدای بسیاری تقدیم نظام سلامت کردند.
از دیگر اعضای کادر درمان که نقش بسزایی در کنترل اپیدمی برعهده دارند؛ پرسنل آزمایشگاه هستند. شاید بتوان گفت آزمایشگاه و رادیولوژی خط مقدم مواجهه با کرونا است. کارشناسان و متخصصین آزمایشگاه حتی پیش از کرونا هم در معرض آلودگیهای بسیاری قرار داشتند و در این زمان نیز در مواجهه مستقیم با ویروس هستند.
مراجعات غیرضروری بسیار است؛ بیمار واقعی در صف میماند
جواد سلطانی؛ کارشناس ارشد آزمایشگاه که این روزها در شیفتهای طولانی در حال خدمترسانی است با گلایه از حضور غیرضروری افراد در آزمایشگاه که حجم کاری پرسنل را افزایش میدهد، گفت: فرد ناقل با استفاده از ماسک میتواند تا ۷۰ درصد از انتقال ویروس جلوگیری کند. بخش زیادی از کسانی که به آزمایشگاه مراجعه میکنند افرادی هستند که وسواس کرونا دارند و فکر میکنند ناقلاند و یا واقعا ناقلاند اما بدون علامت هستند. این دسته نه به سیتی اسکن ریه نیاز دارند و نه آزمایش! زمانی که این افراد برای انجام آزمایش هجوم بیاورند، تختهای سیتی اسکن و لولههای آزمایش را اشغال میکنند که در این شرایط بیمار واقعی در صف میماند و خدمات دریافت نمیکند.
او ادامه داد: اولین نکته داشتن علائمی مانند: تب، سرفه متعدد، خس خس سینه، تعریق زیاد، بدندرد، لرز شبانه، درد شدید کتف و کمر، بیحالی شدید به شکلی که حتی غذا خوردن هم برای او سخت است، از دست دادن حس بویایی و چشایی و اسهال شدید است که در میان مردم ایران شایع هستند. البته علائم نادری مانند؛ از دست دادن شنوایی برای مدت کوتاه و ضعف شدید بینایی هم وجود دارد. وجود این علائم باعث میشود تا پزشک بیمار را به آزمایشگاه و یا سیتی اسکن ارجا بدهد. برخی از آزمایشگاهها تخیفهایی را قائل میشوند و مردم برای انجام تست کرونا صف میبندند. مردمی که علائم ندارند باید اجازه بدهند تا خدمات به بیماران واقعی ارائه شود. در بسیاری از موارد افراد از درصف ایستادنها و مراجعه بیمورد مبتلا میشوند.
 آزمایشگاه و رادیولوژی هیچ نمایندهای در وزارت بهداشت ندارند
بخشی از گلایههای پرسنل آزمایشگاه مربوط به نادیده گرفته شدن است. سلطانی در این خصوص توضیح داد: من از پنجم اسفند ماه اولین مرکز نمونهگیری کرونا که غیربیمارستانی بود را از طریق معاونت بهداشت دانشگاه تهران در شهر تهران راه اندازی کردم که از حدود شش هزار نفر نمونهگیری انجام شد. در تمام این مدت نه کسی از ما تشکر کرد و نه درآمد چندانی داشتیم. حتی تجهیزات مناسب هم نداشتیم. این شرایط تهران بود تصور کنید کسی که در شهرستان است چه وضعیتی دارد. علت فوت این تعداد از کادر درمان کمبود تجهیزات بود. رسانهها و بیشتر تلویزیون مدام به مردم میگویند که پزشک و پرستار خط مقدم کرونا هستند در حالی که خط مقدم و کسی که اولین مواجهه را با بیمار دارد، نمونهگیر آزمایشگاه و رادیولوژیست است. تا زمانی که بیماری یک فرد توسط آزمایشگاه تایید نشود، به بیمارستان منتقل نمیشود. سرماخوردگی، آنفولانزا و کرونا علائم مشابه دارند، تست آزمایشگاهی است که تشخیص قطعی را میدهد. اما چون این بخش از درمان (آزمایشگاه و رادیولوژی) هیچ نمایندهای در وزارت بهداشت ندارند، حرفی از آنها به میان نمیآید. بیماری که به بیمارستان هم مراجعه میکند پس از بررسی علائم به آزمایشگاه و رادیولوژی ارجا داده میشود و بعد از مشخص شدن نتیجه تست، بستری میشود.
ساعت کاری ما از هفت صبح آغاز میشود و گاهی تا ۱۲ شب طول میکشد. حتی اگر ساعت دو نیمه شب هم به مراکز درمان مراجعه کنید میبینید که آزمایشگاه در حال فعالیت است. بسیاری از همکاران ما از این موضوع گلهمندند که تجهیزات آزمایشگاهی ما افزایش پیدا نکرده است. میزان تستی که در اسفند انجام میشد هم دوهزارتا بود چیزی که الان انجام میشود هم همین مقدار است.
آزمایشگاه و رادیولوژی هیچ نمایندهای در وزارت بهداشت ندارند
بخشی از گلایههای پرسنل آزمایشگاه مربوط به نادیده گرفته شدن است. سلطانی در این خصوص توضیح داد: من از پنجم اسفند ماه اولین مرکز نمونهگیری کرونا که غیربیمارستانی بود را از طریق معاونت بهداشت دانشگاه تهران در شهر تهران راه اندازی کردم که از حدود شش هزار نفر نمونهگیری انجام شد. در تمام این مدت نه کسی از ما تشکر کرد و نه درآمد چندانی داشتیم. حتی تجهیزات مناسب هم نداشتیم. این شرایط تهران بود تصور کنید کسی که در شهرستان است چه وضعیتی دارد. علت فوت این تعداد از کادر درمان کمبود تجهیزات بود. رسانهها و بیشتر تلویزیون مدام به مردم میگویند که پزشک و پرستار خط مقدم کرونا هستند در حالی که خط مقدم و کسی که اولین مواجهه را با بیمار دارد، نمونهگیر آزمایشگاه و رادیولوژیست است. تا زمانی که بیماری یک فرد توسط آزمایشگاه تایید نشود، به بیمارستان منتقل نمیشود. سرماخوردگی، آنفولانزا و کرونا علائم مشابه دارند، تست آزمایشگاهی است که تشخیص قطعی را میدهد. اما چون این بخش از درمان (آزمایشگاه و رادیولوژی) هیچ نمایندهای در وزارت بهداشت ندارند، حرفی از آنها به میان نمیآید. بیماری که به بیمارستان هم مراجعه میکند پس از بررسی علائم به آزمایشگاه و رادیولوژی ارجا داده میشود و بعد از مشخص شدن نتیجه تست، بستری میشود.
ساعت کاری ما از هفت صبح آغاز میشود و گاهی تا ۱۲ شب طول میکشد. حتی اگر ساعت دو نیمه شب هم به مراکز درمان مراجعه کنید میبینید که آزمایشگاه در حال فعالیت است. بسیاری از همکاران ما از این موضوع گلهمندند که تجهیزات آزمایشگاهی ما افزایش پیدا نکرده است. میزان تستی که در اسفند انجام میشد هم دوهزارتا بود چیزی که الان انجام میشود هم همین مقدار است.
 آخر شیفت که میشود دیگر از خستگی توان ندارم
یکی دیگر از کارشناسان آزمایشگاه که مسئول نمونهگیری از بیماران کرونایی است از حجم کاری بسیار خود میگوید: گاهی در روز ۳۰ بیمار برای نمونهگیری مراجعه میکنند. آخر شیفت که میشود دیگر از خستگی توان ندارم. تعداد بیماران زیاد است و رییس مرکز بهداشت به ما میگوید باید در اتاق نمونهگیری بمانیم و خارج نشویم. تهویه داریم و روزی یکبار هم محیط ضدعفونی میشود اما محل نشستن بیمار آلوده است چون بعد یا حین نمونهگیری از حلق و بینی بیمار عطسه یا سرفه میکند و ما و محیط آلوده میشویم. نمونهگیری از بینی درد دارد و بیماران مدام مقاومت میکنند. از شش نفری که نمونهگیر کرونا بودیم چهار نفر تست کرونای مثبت داشتند که دو هفته برای مرخصی رفتند. من هم در فروردین ماه مبتلاشدم که حس بویایی خود را سه روز از دست دادم و تب و بدن درد داشتم.
او ادامه داد: بخشی از سختی کار جدا از حجم کاری و لباس پروسه ثبت مشخصات بیمار است که باید دستی انجام شود و وقت زیادی از ما و بیمار میگیرد. ما علاوه بر نمونهگیری و انجام آزمایش مجبور میشویم کارهای اداری را هم انجام دهیم. روزهایی که شیفت کرونا هستم بسیار خسته میشوم. مدتی است که شیفتها کمتر شده است. قبلا تا ده شب طول میکشید. گاهی افراد علائم هم ندارند اما دوست دارند که بدانند که مبتلا هستند یا نه. دانستن این موضوع چه اهمیتی دارد و حتی ممکن است فرد در محیط آزمایشگاه مبتلا شود.
آخر شیفت که میشود دیگر از خستگی توان ندارم
یکی دیگر از کارشناسان آزمایشگاه که مسئول نمونهگیری از بیماران کرونایی است از حجم کاری بسیار خود میگوید: گاهی در روز ۳۰ بیمار برای نمونهگیری مراجعه میکنند. آخر شیفت که میشود دیگر از خستگی توان ندارم. تعداد بیماران زیاد است و رییس مرکز بهداشت به ما میگوید باید در اتاق نمونهگیری بمانیم و خارج نشویم. تهویه داریم و روزی یکبار هم محیط ضدعفونی میشود اما محل نشستن بیمار آلوده است چون بعد یا حین نمونهگیری از حلق و بینی بیمار عطسه یا سرفه میکند و ما و محیط آلوده میشویم. نمونهگیری از بینی درد دارد و بیماران مدام مقاومت میکنند. از شش نفری که نمونهگیر کرونا بودیم چهار نفر تست کرونای مثبت داشتند که دو هفته برای مرخصی رفتند. من هم در فروردین ماه مبتلاشدم که حس بویایی خود را سه روز از دست دادم و تب و بدن درد داشتم.
او ادامه داد: بخشی از سختی کار جدا از حجم کاری و لباس پروسه ثبت مشخصات بیمار است که باید دستی انجام شود و وقت زیادی از ما و بیمار میگیرد. ما علاوه بر نمونهگیری و انجام آزمایش مجبور میشویم کارهای اداری را هم انجام دهیم. روزهایی که شیفت کرونا هستم بسیار خسته میشوم. مدتی است که شیفتها کمتر شده است. قبلا تا ده شب طول میکشید. گاهی افراد علائم هم ندارند اما دوست دارند که بدانند که مبتلا هستند یا نه. دانستن این موضوع چه اهمیتی دارد و حتی ممکن است فرد در محیط آزمایشگاه مبتلا شود.
 نگاه پزشک سالارانه دیگر جایی در نظام سلامت ندارد
بحران کرونا ثابت کرد که نگاه پزشک سالارانه دیگر جایی در نظام سلامت ندارد. پزشک، پیراپزشک، پرستار، رادیولوژیست، آزمایشگاه و بیولوژیست همه بخشی از کادر درمان هستند که باید تحت حمایت و نظارت نظام سلامت در راستای ارتقای سلامت عمومی جامعه بکوشند. طبقهبندی و ارزشگذاریهای اشتباه چیزی جز اختلاف در بدنه درمان کشور را به دنبال ندارد. قربانی اختلاف نیز مردم هستند. شایسته است که اگر سخنی از زحمت کادر درمان در مقابله با کرونا به میان میآید، بخشی مورد توجه قرار نگیرد و بخشهای دیگر نادیده گرفته شوند. نمیتوان گفت کار کدام بخش ارزشمندتر است زیرا نظام سلامت ما به تمامی این تخصصها نیاز دارد.
نگاه پزشک سالارانه دیگر جایی در نظام سلامت ندارد
بحران کرونا ثابت کرد که نگاه پزشک سالارانه دیگر جایی در نظام سلامت ندارد. پزشک، پیراپزشک، پرستار، رادیولوژیست، آزمایشگاه و بیولوژیست همه بخشی از کادر درمان هستند که باید تحت حمایت و نظارت نظام سلامت در راستای ارتقای سلامت عمومی جامعه بکوشند. طبقهبندی و ارزشگذاریهای اشتباه چیزی جز اختلاف در بدنه درمان کشور را به دنبال ندارد. قربانی اختلاف نیز مردم هستند. شایسته است که اگر سخنی از زحمت کادر درمان در مقابله با کرونا به میان میآید، بخشی مورد توجه قرار نگیرد و بخشهای دیگر نادیده گرفته شوند. نمیتوان گفت کار کدام بخش ارزشمندتر است زیرا نظام سلامت ما به تمامی این تخصصها نیاز دارد.
 آزمایشگاه و رادیولوژی هیچ نمایندهای در وزارت بهداشت ندارند
بخشی از گلایههای پرسنل آزمایشگاه مربوط به نادیده گرفته شدن است. سلطانی در این خصوص توضیح داد: من از پنجم اسفند ماه اولین مرکز نمونهگیری کرونا که غیربیمارستانی بود را از طریق معاونت بهداشت دانشگاه تهران در شهر تهران راه اندازی کردم که از حدود شش هزار نفر نمونهگیری انجام شد. در تمام این مدت نه کسی از ما تشکر کرد و نه درآمد چندانی داشتیم. حتی تجهیزات مناسب هم نداشتیم. این شرایط تهران بود تصور کنید کسی که در شهرستان است چه وضعیتی دارد. علت فوت این تعداد از کادر درمان کمبود تجهیزات بود. رسانهها و بیشتر تلویزیون مدام به مردم میگویند که پزشک و پرستار خط مقدم کرونا هستند در حالی که خط مقدم و کسی که اولین مواجهه را با بیمار دارد، نمونهگیر آزمایشگاه و رادیولوژیست است. تا زمانی که بیماری یک فرد توسط آزمایشگاه تایید نشود، به بیمارستان منتقل نمیشود. سرماخوردگی، آنفولانزا و کرونا علائم مشابه دارند، تست آزمایشگاهی است که تشخیص قطعی را میدهد. اما چون این بخش از درمان (آزمایشگاه و رادیولوژی) هیچ نمایندهای در وزارت بهداشت ندارند، حرفی از آنها به میان نمیآید. بیماری که به بیمارستان هم مراجعه میکند پس از بررسی علائم به آزمایشگاه و رادیولوژی ارجا داده میشود و بعد از مشخص شدن نتیجه تست، بستری میشود.
ساعت کاری ما از هفت صبح آغاز میشود و گاهی تا ۱۲ شب طول میکشد. حتی اگر ساعت دو نیمه شب هم به مراکز درمان مراجعه کنید میبینید که آزمایشگاه در حال فعالیت است. بسیاری از همکاران ما از این موضوع گلهمندند که تجهیزات آزمایشگاهی ما افزایش پیدا نکرده است. میزان تستی که در اسفند انجام میشد هم دوهزارتا بود چیزی که الان انجام میشود هم همین مقدار است.
آزمایشگاه و رادیولوژی هیچ نمایندهای در وزارت بهداشت ندارند
بخشی از گلایههای پرسنل آزمایشگاه مربوط به نادیده گرفته شدن است. سلطانی در این خصوص توضیح داد: من از پنجم اسفند ماه اولین مرکز نمونهگیری کرونا که غیربیمارستانی بود را از طریق معاونت بهداشت دانشگاه تهران در شهر تهران راه اندازی کردم که از حدود شش هزار نفر نمونهگیری انجام شد. در تمام این مدت نه کسی از ما تشکر کرد و نه درآمد چندانی داشتیم. حتی تجهیزات مناسب هم نداشتیم. این شرایط تهران بود تصور کنید کسی که در شهرستان است چه وضعیتی دارد. علت فوت این تعداد از کادر درمان کمبود تجهیزات بود. رسانهها و بیشتر تلویزیون مدام به مردم میگویند که پزشک و پرستار خط مقدم کرونا هستند در حالی که خط مقدم و کسی که اولین مواجهه را با بیمار دارد، نمونهگیر آزمایشگاه و رادیولوژیست است. تا زمانی که بیماری یک فرد توسط آزمایشگاه تایید نشود، به بیمارستان منتقل نمیشود. سرماخوردگی، آنفولانزا و کرونا علائم مشابه دارند، تست آزمایشگاهی است که تشخیص قطعی را میدهد. اما چون این بخش از درمان (آزمایشگاه و رادیولوژی) هیچ نمایندهای در وزارت بهداشت ندارند، حرفی از آنها به میان نمیآید. بیماری که به بیمارستان هم مراجعه میکند پس از بررسی علائم به آزمایشگاه و رادیولوژی ارجا داده میشود و بعد از مشخص شدن نتیجه تست، بستری میشود.
ساعت کاری ما از هفت صبح آغاز میشود و گاهی تا ۱۲ شب طول میکشد. حتی اگر ساعت دو نیمه شب هم به مراکز درمان مراجعه کنید میبینید که آزمایشگاه در حال فعالیت است. بسیاری از همکاران ما از این موضوع گلهمندند که تجهیزات آزمایشگاهی ما افزایش پیدا نکرده است. میزان تستی که در اسفند انجام میشد هم دوهزارتا بود چیزی که الان انجام میشود هم همین مقدار است.
 آخر شیفت که میشود دیگر از خستگی توان ندارم
یکی دیگر از کارشناسان آزمایشگاه که مسئول نمونهگیری از بیماران کرونایی است از حجم کاری بسیار خود میگوید: گاهی در روز ۳۰ بیمار برای نمونهگیری مراجعه میکنند. آخر شیفت که میشود دیگر از خستگی توان ندارم. تعداد بیماران زیاد است و رییس مرکز بهداشت به ما میگوید باید در اتاق نمونهگیری بمانیم و خارج نشویم. تهویه داریم و روزی یکبار هم محیط ضدعفونی میشود اما محل نشستن بیمار آلوده است چون بعد یا حین نمونهگیری از حلق و بینی بیمار عطسه یا سرفه میکند و ما و محیط آلوده میشویم. نمونهگیری از بینی درد دارد و بیماران مدام مقاومت میکنند. از شش نفری که نمونهگیر کرونا بودیم چهار نفر تست کرونای مثبت داشتند که دو هفته برای مرخصی رفتند. من هم در فروردین ماه مبتلاشدم که حس بویایی خود را سه روز از دست دادم و تب و بدن درد داشتم.
او ادامه داد: بخشی از سختی کار جدا از حجم کاری و لباس پروسه ثبت مشخصات بیمار است که باید دستی انجام شود و وقت زیادی از ما و بیمار میگیرد. ما علاوه بر نمونهگیری و انجام آزمایش مجبور میشویم کارهای اداری را هم انجام دهیم. روزهایی که شیفت کرونا هستم بسیار خسته میشوم. مدتی است که شیفتها کمتر شده است. قبلا تا ده شب طول میکشید. گاهی افراد علائم هم ندارند اما دوست دارند که بدانند که مبتلا هستند یا نه. دانستن این موضوع چه اهمیتی دارد و حتی ممکن است فرد در محیط آزمایشگاه مبتلا شود.
آخر شیفت که میشود دیگر از خستگی توان ندارم
یکی دیگر از کارشناسان آزمایشگاه که مسئول نمونهگیری از بیماران کرونایی است از حجم کاری بسیار خود میگوید: گاهی در روز ۳۰ بیمار برای نمونهگیری مراجعه میکنند. آخر شیفت که میشود دیگر از خستگی توان ندارم. تعداد بیماران زیاد است و رییس مرکز بهداشت به ما میگوید باید در اتاق نمونهگیری بمانیم و خارج نشویم. تهویه داریم و روزی یکبار هم محیط ضدعفونی میشود اما محل نشستن بیمار آلوده است چون بعد یا حین نمونهگیری از حلق و بینی بیمار عطسه یا سرفه میکند و ما و محیط آلوده میشویم. نمونهگیری از بینی درد دارد و بیماران مدام مقاومت میکنند. از شش نفری که نمونهگیر کرونا بودیم چهار نفر تست کرونای مثبت داشتند که دو هفته برای مرخصی رفتند. من هم در فروردین ماه مبتلاشدم که حس بویایی خود را سه روز از دست دادم و تب و بدن درد داشتم.
او ادامه داد: بخشی از سختی کار جدا از حجم کاری و لباس پروسه ثبت مشخصات بیمار است که باید دستی انجام شود و وقت زیادی از ما و بیمار میگیرد. ما علاوه بر نمونهگیری و انجام آزمایش مجبور میشویم کارهای اداری را هم انجام دهیم. روزهایی که شیفت کرونا هستم بسیار خسته میشوم. مدتی است که شیفتها کمتر شده است. قبلا تا ده شب طول میکشید. گاهی افراد علائم هم ندارند اما دوست دارند که بدانند که مبتلا هستند یا نه. دانستن این موضوع چه اهمیتی دارد و حتی ممکن است فرد در محیط آزمایشگاه مبتلا شود.
 نگاه پزشک سالارانه دیگر جایی در نظام سلامت ندارد
بحران کرونا ثابت کرد که نگاه پزشک سالارانه دیگر جایی در نظام سلامت ندارد. پزشک، پیراپزشک، پرستار، رادیولوژیست، آزمایشگاه و بیولوژیست همه بخشی از کادر درمان هستند که باید تحت حمایت و نظارت نظام سلامت در راستای ارتقای سلامت عمومی جامعه بکوشند. طبقهبندی و ارزشگذاریهای اشتباه چیزی جز اختلاف در بدنه درمان کشور را به دنبال ندارد. قربانی اختلاف نیز مردم هستند. شایسته است که اگر سخنی از زحمت کادر درمان در مقابله با کرونا به میان میآید، بخشی مورد توجه قرار نگیرد و بخشهای دیگر نادیده گرفته شوند. نمیتوان گفت کار کدام بخش ارزشمندتر است زیرا نظام سلامت ما به تمامی این تخصصها نیاز دارد.
نگاه پزشک سالارانه دیگر جایی در نظام سلامت ندارد
بحران کرونا ثابت کرد که نگاه پزشک سالارانه دیگر جایی در نظام سلامت ندارد. پزشک، پیراپزشک، پرستار، رادیولوژیست، آزمایشگاه و بیولوژیست همه بخشی از کادر درمان هستند که باید تحت حمایت و نظارت نظام سلامت در راستای ارتقای سلامت عمومی جامعه بکوشند. طبقهبندی و ارزشگذاریهای اشتباه چیزی جز اختلاف در بدنه درمان کشور را به دنبال ندارد. قربانی اختلاف نیز مردم هستند. شایسته است که اگر سخنی از زحمت کادر درمان در مقابله با کرونا به میان میآید، بخشی مورد توجه قرار نگیرد و بخشهای دیگر نادیده گرفته شوند. نمیتوان گفت کار کدام بخش ارزشمندتر است زیرا نظام سلامت ما به تمامی این تخصصها نیاز دارد.
گزارش: پرستو خلعتبری

نظر شما