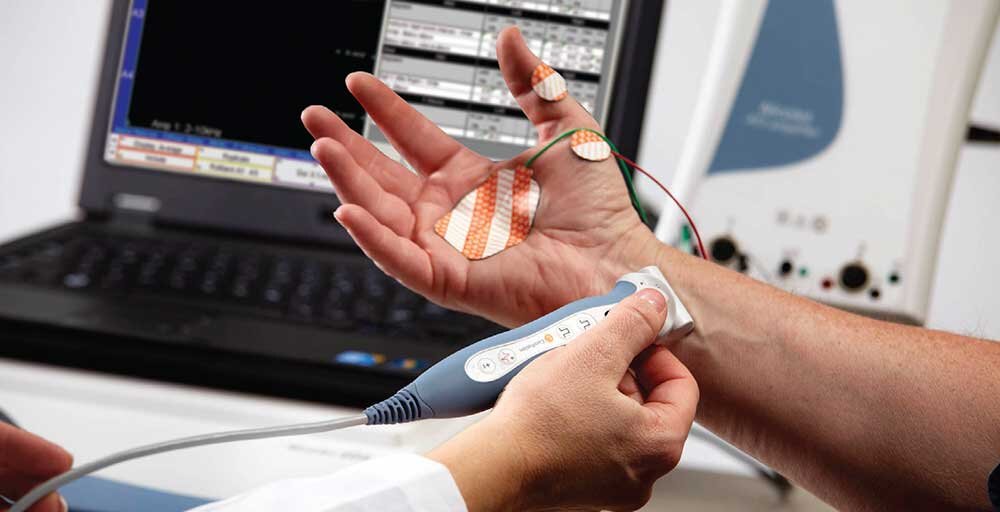
یکی از آزمایش های کاربردی برای تشخیص بیماری های مختلف نوار عصب و عضله است. این تست به طور معمول بر روی دست ها یا پاها انجام خواهد شد و در آن از شوک های الکتریکی بهره گرفته می شود. به واسطه این آزمایش می توان به خوبی مشخص کرد که در عضلات فعالیت الکتریکی به چه صورت است و همچنین امکان ثبت این فعالیت وجود خواهد داشت.
معمولا پزشکان الکترومیوگرافی را برای بیماران زمانی تجویز میکنند که علائمی همچون گزگز، بیحسی یا ضعف عضلانی ایجاشده باشد. EMG هیچ خطر و عوارضی ندارد و برای انجام به تشریفات خاصی نیاز ندارد. برای اطلاع از نحوه انجام و تفسیر نوار عصب و عضله این مطلب را بخوانید.
نوار عصب و عضله یا الکترومیوگرافی چیست؟
نوار عصب و عضله یا الکترومیوگرافی (Electromyography) یک روش تشخیصی است که وضعیت سلامت عضلات و سلولهای عصبی کنترلکننده آنها را ارزیابی میکند. سلولهای عصبی به عنوان نورونهای حرکتی شناخته میشوند که سیگنالهای الکتریکی را منتقل میکنند و باعث انقباض و شل شدن عضلات خواهند شد.
نوار عصب و عضله این سیگنالها را به نمودار یا اعداد ترجمه میکند تا پزشک بتواند سلامت و مشکل در عضلات و سلولها را تشخیص دهد.
چه زمانی نوار عصب و عضله تجویز میشود؟
زمانی پزشک برای بیمار الکترومیوگرافی یا EMG تجویز میکند که علائم اختلالات عضلانی یا عصبی مشاهده شود. این علائم عبارتند از:
گزگز
بیحسی
ضعف عضلانی غیرقابل توضیح
مور مور
درد یا گرفتگی عضلات
فلج شدن
انقباض غیر ارادی عضلات (تیک عضلانی)
نتایج EMG به پزشک در تشخیص اختلالات عضلانی، عصبی و اختلالاتی که بر ارتباط بین اعصاب و عضلات تاثیر میگذارند کمک میکند. در مواردی برخی از پزشکان به الکترومیوگرافی، معاینه الکترودیاگنوستیک میگویند.
چرا باید به کلینیک نوار عصب و عضله مراجعه کنیم؟ این روش تشخیص برای چه مشکلاتی کاربرد دارد؟
در صورت مشاهده علائمی که نشاندهنده اختلال عضلانی یا عصبی باشد، پزشک ممکن است EMG انجام دهد. این روش به پزشک در تعیین علت علائم ایجادشده کمک خواهد کرد.
علل احتمالی که علائم خاص عضلانی و عصبی ایجاد میکنند و نیاز به تهیه نوار عصب و عضله دارند، عبارتند از:
اختلالات عضلانی مانند دیستروفی عضلانی
اختلالاتی که بر توانایی نورونهای حرکتی برای ارسال سیگنالهای الکتریکی به عضله تاثیر میگذارند مانند میاستنی گراویس
رادیکولوپاتیها
اختلالات عصبی محیطی که بر اعصاب خارج از نخاع تاثیر میگذارند مانند سندروم تونل کارپال
اختلالات عصبی مانند اسکلروز جانبی آمیوتروفیک (ALS)
مالتیپل اسکلروزیس یا MS
پزشک با کمک EMG این اختلالات را تشخیص میدهد.
چگونه برای الکترومیوگرافی آماده شویم؟
در ابتدا بیمار باید پزشک را از تمامی داروهای با و بدون نسخهای که مصرف میکند مطلع سازد. همچنین فرد باید در صورت داشتن اختلالات خونی یا دستگاه ضربانساز به پزشک خود اطلاع دهد. این نوع اختلالات خونی یا دستگاههای الکتریکی مانع استفاده از الکترومیوگرافی میشوند.
بهطورکلی برای انجام نوار عصب و عضله باید موارد زیر را از قبل انجام دهید:
حداقل سه ساعت قبل از گرفتن EMG از کشیدن سیگار خودداری کنید.
حمام کنید تا هر گونه چربی را از روی پوست خود پاک کنید و بعد شستن بدن از هیچ کرم یا لوسیونی استفاده نکنید.
لباسهای راحت بپوشید تا مانع ارزیابی راحت پزشک نشوند.
به غیر از این موارد برای انجام الکترومیوگرافی هیچ اقدامات خاص دیگری نیاز نیست.
در کلینیک نوار عصب و عضله چه اتفاقی میافتد؟ آیا یک نمونه EMG وجود دارد؟
برای انجام EMG از بیمار میخواهند که روی میز یا صندلی دراز بکشد. در مواردی امکان دارد که پزشک از بیمار بخواهد در طول گرفتن تست، اندام مورد نظر را در موقعیتهای خاصی حرکت دهد.
به طور کلی دو جزء برای آزمایش نوار عصب و عضله وجود دارد که عبارتند از:
1. مطالعه هدایت عصبی، اولین بخش از نوار EMG
هدایت عصبی اولین بخش از نوار عصب و عضله را تشکیل میدهد. این روش شامل قرار دادن حسگرهای کوچک به نام الکترودهای سطحی روی پوست برای ارزیابی توانایی نورونهای حرکتی برای ارسال سیگنالهای الکتریکی است.
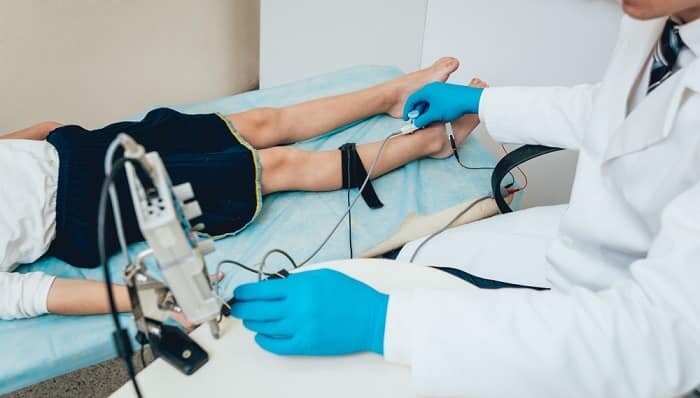
2. EMG سوزنی که در بافت عضلانی قرار میگیرد
بخش دوم روش EMG به عنوان EMG سوزنی شناخته میشود. در این روش از حسگرهایی برای ارزیابی سیگنالهای الکتریکی استفاده میکنند که به این حسگرها الکترودهای سوزنی میگویند.
این الکترودهای سوزنی مستقیما در بافت عضلانی قرار میگیرند تا فعالیت عضلانی را در زمان استراحت و انقباض ارزیابی کنند.
روند انجام هر دو روش هدایت عصبی و سوزنی در نوار عصب و عضله پا یا دست
توجه داشته باشید که ابتدا هدایت عصبی انجام میشود. در طول این بخش از EMG، پزشک چندین الکترود را روی سطح پوست بیمار، معمولا در ناحیهای که علائم را تجربه میکند، اعمال خواهد کرد. این الکترودها میزان ارتباط نورونهای حرکتی با عضلات را ارزیابی میکنند. پس از اتمام آزمایش، الکترودها از پوست خارج میشوند.
پس از مطالعه هدایت عصبی، پزشک EMG سوزنی را انجام خواهد داد. برای انجام این روش پزشک ابتدا ناحیه آسیبدیده را با یک ماده ضدعفونیکننده تمیز میکند. سپس از سوزن برای وارد کردن الکترودها به بافت عضلانی استفاده میکنند. امکان دارد که حین انجام این کار بیمار درد خفیفی را حس کند.
الکترودهای سوزنی فعالیت الکتریکی عضلات را در زمان انقباض و استراحت ارزیابی میکنند. این الکترودها پس از پایان آزمایش برداشته خواهند شد.
در طول هر دو بخش از روش EMG، الکترودها سیگنالهای الکتریکی کوچکی را به اعصاب میرسانند. یک کامپیوتر این سیگنالها را به نمودارها یا مقادیر عددی تبدیل میکند که توسط پزشک تفسیر شوند. کل این روش باید بین 30 تا 60 دقیقه طول بکشد.
تفسیر جواب نوار عصب و عضله توسط پزشک
معمولا پزشکان بلافاصله بعد از انجام نوار عصب و عضله نتایج را با بیمار بررسی میکنند. با این حال در مواردی ممکن است پزشک یک EMG دیگر تجویز کند. بهطورکلی اگر EMG هر گونه فعالیت الکتریکی را در یک عضله هنگام استراحت نشان دهد، ممکن است بیمار به موارد زیر مبتلا شده باشد:
نوعی اختلال عضلانی
اختلالی که بر اعصاب متصل به عضله تاثیر میگذارند
التهاب ناشی از آسیب
اما درصورتیکه هنگام انقباض عضله، نوار عصب و عضله فعالیت غیرطبیعی نشان دهد، جواب متفاوت است. در این حالت احتمال دارد که بیمار دچار فتق دیسک یا اختلال عصبی مانند سندروم تونل کارپال شده باشد.
بسته به نتایج EMG بیمار، پزشک در مورد هر گونه آزمایش یا درمان اضافی که ممکن است مورد نیاز باشد با بیمار صحبت خواهد کرد.
خطرات نوار عصب و عضله چیست؟
EMG آزمایش بسیار کم خطری است که برای بیمار هیچ مشکلی ایجاد نمیکند. در طی انجام این روش تشخیصی ممکن است بیمار درد خفیفی را حس کند. احتمال دارد که این درد تا چند روز طول بکشد که با مصرف داروهای مسکن بدون نسخه مانند استامینوفن بهبود مییابد.
در موارد نادر در محل وارد کردن سوزنها، بیمار حس سوزن سوزن شدن، کبودی و تورم را تجربه میکند. اگر تورم یا درد بدتر شد حتما به پزشک خود اطلاع دهید.

نظر شما